对于多节段腰锥锥管狭窄症患者,外科医生面临一个两难选择:是仅对症状节段进行减压,还是预防性地扩大临近狭窄节段的减压范围。现有文献对此决策缺乏共识,对比研究表明单节段与双节段减压在疼痛缓解程度、功能恢复效果及再手术率方面效果相当。但是,目前尚未有研究在减压组间进行比较,以评估邻近上节段狭窄程度的影响。
2025年发表在《Spine》杂志上的研究通过严格的倾向评分匹配方法,系统比较了单节段与双节段椎管减压对多节段腰椎管狭窄患者的临床效果,为脊柱外科医生在预防性减压的决策中提供了循证医学证据。
核心结论
在根据硬脊膜囊横截面积(dural sac cross-sectional area, DSCSA)进行匹配的队列中,单节段和双节段椎管减压在症状节段严重狭窄、相邻上位节段也存在放射学狭窄的患者中表现出相似的总体再手术率。两组在患者自报结局测量(patient-reported outcome measures, PROMs)和恢复模式方面均表现出相似的改善。双节段减压组在上位相邻节段再手术率方面显示出降低的趋势,提示双节段减压可能具有优势。
研究内容
研究设计:本研究采用回顾性队列研究设计,能够有效地从既往临床实践中提取真实世界数据,为临床决策提供证据支持。
研究对象:研究初始纳入了468例接受原发性单节段或双节段微创椎管减压的患者,这些患者均采用管状牵开器结合三维导航或不使用导航进行手术操作,手术时间为2017年5月至2022年6月。根据明确的纳入排除标准,研究者进行了逐步筛选。首先排除了L1/2或L5/S1节段接受减压的患者和术前缺乏MRI记录的患者。排除L1/2和L5/S1节段的患者是因为这些节段的椎管狭窄减压在腰椎狭窄中较为少见,且涉及不同的病理生理学机制。进一步的纳入排除标准排除了相邻节段融合手术史、相邻节段椎间盘置换手术史、修订性减压手术、跳过节段手术、肿瘤的患者。最终,349例患者进入非匹配队列(单节段组280例,双节段组69例),随后进行倾向评分匹配。

图1 患者入组流程图
倾向评分匹配方法学:为了严格控制混杂变量并使两组患者可比性最大化,研究者采用了1:2的倾向评分匹配(propensity score matching, PSM)方法。倾向评分通过逻辑回归计算,纳入性别、年龄调整的查尔森合并症指数(Charlson Comorbidity Index, CCI)和两个水平的DSCSA作为协变量。匹配采用卡尺宽度为0.2的策略,确保了匹配质量。这种方法的创新之处在于,不仅控制了患者的人口学特征和合并症,更重要的是根据DSCSA这一定量指标控制了椎管狭窄的严重程度,从而确保两组患者在相邻节段狭窄程度上具有可比性。匹配平衡性通过倾向评分和DSCSA分布图进行评估,确保匹配前后分布达到平衡。最终99例患者进入匹配队列,单节段组66例,双节段组33例。
分组定义与匹配原理:为了实现严格的比较,研究者采用了创新的分层方法。在双节段减压组中,颅侧和尾侧手术节段分别被定义为“第1水平”和“第2水平”;在单节段减压组中,手术节段被定义为“第2水平”,其颅侧相邻节段被定义为“第1水平”。倾向评分计算时同时使用了两个水平的DSCSA。这种分组方法的精妙之处在于,通过将单节段组的相邻节段与双节段组的上位手术节段进行匹配,确保了两组患者在狭窄严重程度上的可比性。
表1 DSCSA 匹配组患者人口统计学特征
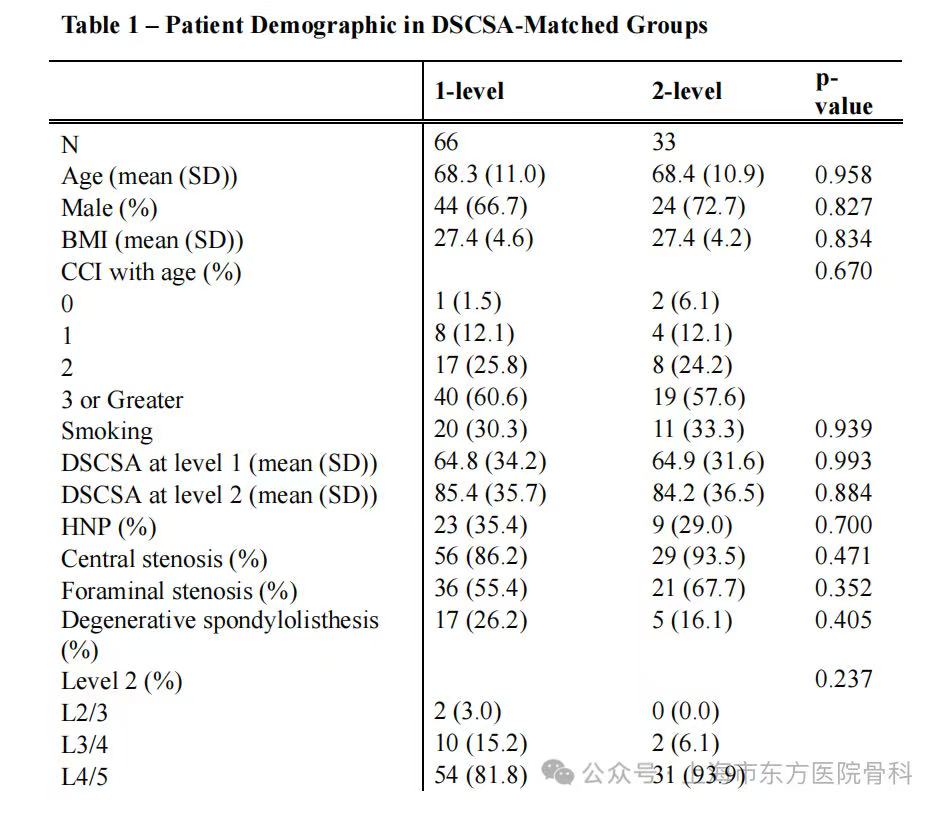
表2 DSCSA 匹配组患者人口统计学特征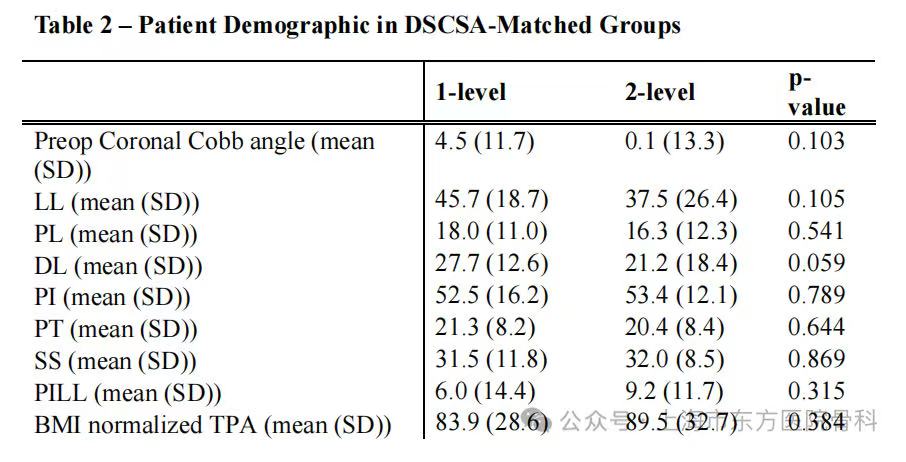
结局测量指标:主要结局是再手术率,分为三个明确的层次。第一类是上位相邻节段手术,即在原有减压平面上方进行的手术;第二类是第1水平的翻修手术;第三类是指数节段(单节段组中的第2水平,或双节段组中的第1或第2水平)的翻修手术。次要结局为患者自报结局测量,包括五个广泛应用的量表:Oswestry功能障碍指数(ODI)评估腰椎相关功能障碍程度;视觉模拟量表(VAS)分别用于评估背痛和腿痛;简明健康调查量表-12体能成分评分(SF-12 PCS)评估总体身体功能;患者报告结局测量信息系统身体功能(PROMIS-PF)评估患者自觉身体功能。所有PROMs和并发症数据在术后2周、6周、3个月、6个月和1年进行随访采集。
放射学测量与脊柱矫正参数:研究者进行了详尽的影像学测量,主要包括DSCSA这一核心指标以及多项脊柱矫正参数。具体的测量项目包括冠状位腰椎Cobb角(Cobb angle)、腰椎前凸角(lumbar lordosis, LL)、远端腰椎前凸角(distal LL, dLL)、骨盆前倾角(pelvic incidence, PI)、骨盆倾斜度(pelvic tilt, PT)、骶骨倾斜度(sacral slope, SS)、PI减去LL的值(PI-LL)以及按BMI标准化的腰大肌面积(normalized total psoas muscle area, NTPA)。

图2 患者倾向评分匹配方法
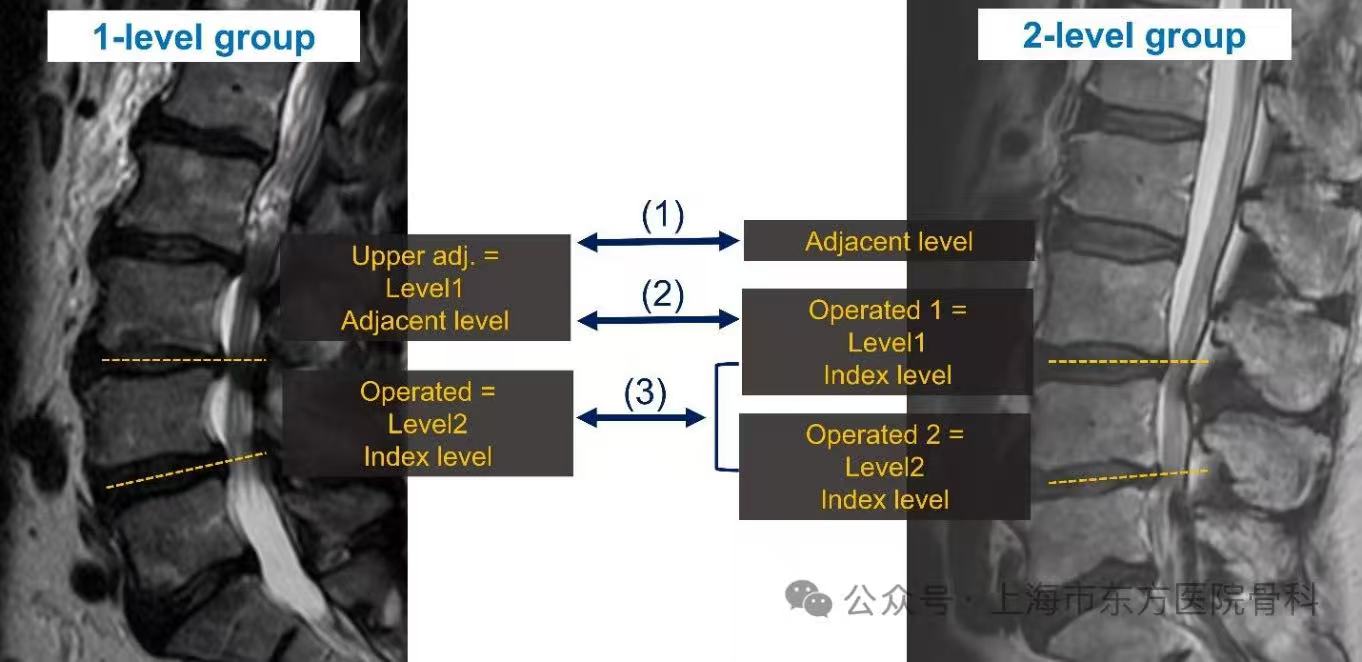
图3 再手术分类
主要发现与亮点
1.倾向评分匹配的有效性
匹配后,倾向评分和第1水平DSCSA的分布在两组间具有可比性。66例单节段减压患者和33例双节段减压患者在年龄、性别、BMI、CCI、吸烟状态、DSCSA和矢状位对齐参数等方面均无显著差异。放射学表现也未显示出显著差异。这表明倾向评分匹配有效地平衡了两组的基线特征,为公平的临床比较奠定了坚实基础。
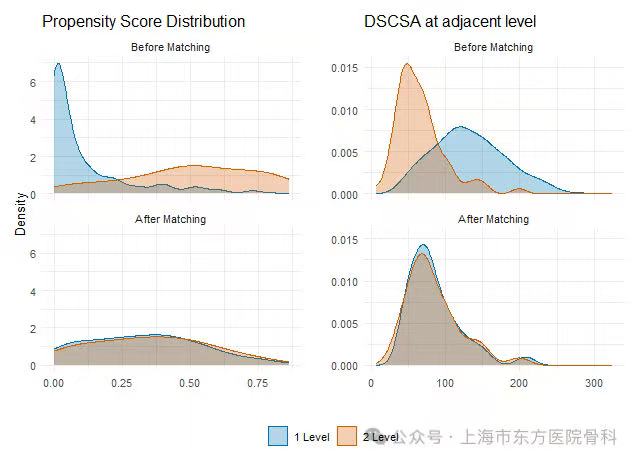
图4 意向评分与硬脑膜囊横截面积(DSCSA)在第1水平的分布图
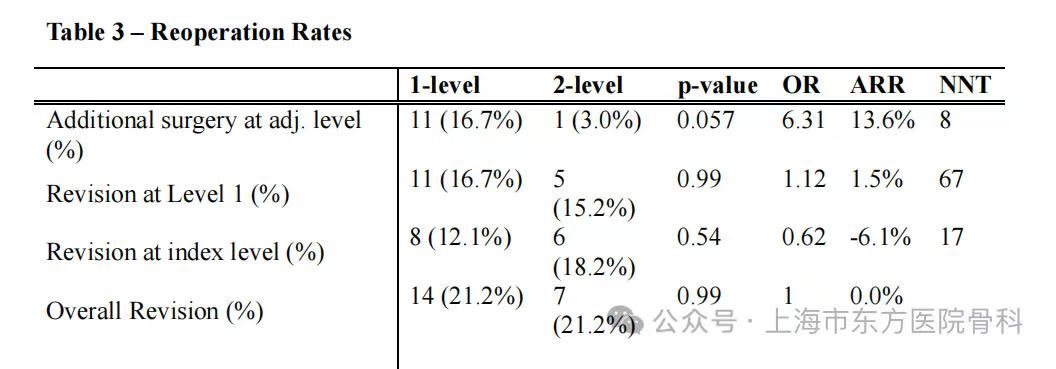
2.总体再手术率
研究中最引人注目的发现是,两组患者的总体再手术率完全相同,均为21.2%。这意味着,当严格控制相邻节段狭窄程度相似的患者时,是否进行预防性的相邻节段减压并不影响患者需要接受再手术的总体风险。这一发现挑战了之前一些关于预防性减压可以显著降低总体再手术需求的观点。
3.上位相邻节段再手术率的趋势
在上位相邻节段再手术率方面,单节段减压组为16.7%,而双节段减压组仅为3.0%,显示出明显的数值差异。虽然这一差异未达到传统的统计学显著性阈值(p=0.057),但具有重要的临床意义。该分析计算出的比值比(OR)为6.31,绝对风险降低(ARR)为13.6%,需治疗人数(NNT)为8。这意味着,为了预防一例相邻节段再手术,需要对8例患者进行双节段减压而不是单节段减压。换言之,每8例选择双节段减压而不是单节段减压的患者中,就有潜力避免一例相邻节段的再次手术。这个NNT值在临床实践中具有重要的指导意义。
4.目标节段再手术率
在目标节段(原始减压节段)的翻修手术比较中,单节段组为12.1%,双节段组为18.2%,两组无显著差异(p=0.542)。这表明双节段减压并不增加原始手术节段的翻修需求。进一步分析第1水平的翻修手术率,两组也无显著差异(p=0.99),说明减压范围的扩大不会对已经减压的节段造成负面影响。
表3 再手术率
5.Oswestry功能障碍指数(ODI)
ODI评分在两组中均随时间显著下降(p < 0.001)。单节段组术前平均ODI为38分,术后1年改善至22分;双节段组术前为35分,术后1年改善至20分。减压水平的差异对ODI改善轨迹无统计学显著影响(p=0.51),表明两种手术方式在改善患者腰椎相关功能障碍方面效果相当。
6.视觉模拟量表(VAS)背痛和腿痛评分
VAS背痛和VAS腿痛评分在两组中均显示出显著下降(均p=0.001)。单节段组背痛VAS评分从术前5.5分改善至术后1年的2.5分;双节段组从术前5.5分改善至2.0分。腿痛方面,单节段组从术前6.0分改善至2.5分,双节段组从5.0分改善至2.5分。两组间的疼痛缓解轨迹无显著差异(均p > 0.38),说明单节段和双节段减压在疼痛缓解方面的有效性相似。
7.简明健康调查量表-12体能成分评分(SF-12 PCS)
SF-12 PCS在两组中均显示出改善趋势,单节段组从术前32分改善至术后1年的38分,双节段组从32分改善至42分。两组恢复轨迹间无显著差异(p=0.25),表明减压范围的扩大不会进一步改善患者的总体身体功能评分。
8.PROMIS身体功能评分(PROMIS-PF)
PROMIS-PF是一项相对敏感的患者自报功能指标。两组患者均显示出PROMIS-PF评分的进行性改善。单节段组从术前36分改善至术后1年的44分,双节段组从36分改善至45分。值得注意的是,双节段组在术后6周(平均差=6.7,p < 0.001)和3个月(平均差=5.3,p=0.010)时显示出显著优于单节段组的PROMIS-PF评分。然而,这种优势仅在早期术后期间观察到,在6个月和1年的长期随访中消失,提示这种短期临床优势的临床意义有限。

图5 患者报告结局与测量指标(PROMs)随时间变化趋势
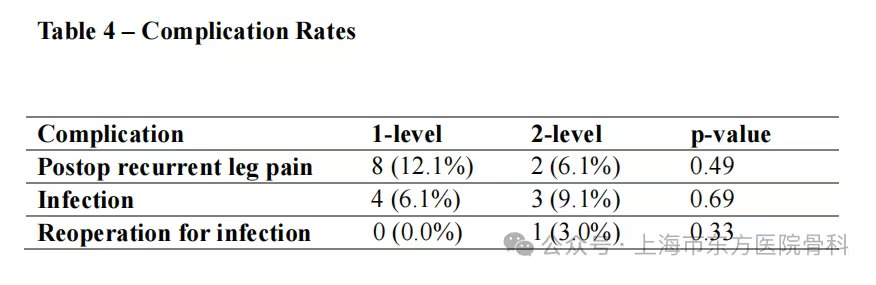
9.并发症发生率
两组患者的并发症发生率总体相似。硬脊膜撕裂在单节段组发生率为1.5%,在双节段组为6.1%,两组间差异无统计学意义(p=0.26)。其他术后事件如术后腿痛复发(单节段12.1% vs 双节段6.1%,p=0.49)和感染(单节段6.1% vs 双节段9.1%,p=0.69)等在两组间也无显著差异(均p > 0.33)。这表明扩大减压范围(从单节段到双节段)并未显著增加手术相关的不良事件风险。
表4 并发症发生率
10.ROC分析与DSCSA阈值的确定
研究者进行了ROC分析来探索单节段减压患者中相邻节段DSCSA与第1水平修订手术风险之间的关系。分析发现,相邻节段DSCSA与第1水平修订手术间存在显著的负相关关系,DSCSA每增加10 mm²,修订风险降低16%(p=0.030)。ROC分析显示出中等程度的预测能力,曲线下面积(AUC)为0.694。
为了优化临床决策并避免不必要的额外椎板切除术,研究者采用加权Youden指数(对特异性赋予比敏感性更高的权重)确定了最优DSCSA阈值为90.5 mm²。在这个阈值处,敏感性为54%,特异性为80%。这个优化阈值明显低于之前研究中诊断椎管狭窄的DSCSA阈值(111.09 mm²),提示相邻节段风险评估需要不同的形态计量学考虑。这一发现为临床医生提供了量化的参考标准,有助于在DSCSA为60-90 mm²这一灰色区域内的患者中进行更精准的治疗决策。
创新点与价值
1.严格的倾向评分匹配方法论:本研究的首要创新之处在于其方法论的严谨性。这是首次采用基于DSCSA的倾向评分匹配来比较单节段与双节段减压的研究。以往的比较研究通常未能充分控制未经治疗的相邻节段狭窄的严重程度,导致结果存在混杂偏差。该研究通过定量的DSCSA匹配,而不是依赖于定性的Schizas分级,确保了两组患者在相邻节段狭窄程度上的可比性。这种方法学上的进步使得研究结论更加可信和可靠。
2.严重狭窄患者的特定人群分析:研究将分析限制在两个节段均存在严重狭窄的患者(中位数DSCSA = 65 mm²),这个人群代表了临床中最具有争议性和需要治疗决策的一类患者。这种针对性的人群选择确保了研究结果直接适用于临床实践中面临预防性减压决策的患者群体。
3.定量影像学指标与临床决策的融合:通过ROC分析确立了DSCSA的最优阈值(90.5 mm²),为临床医生提供了定量的、循证的手术决策工具。这种定量方法相比以往的定性评估(如Schizas分级)更加客观和可重复,有助于标准化临床实践并减少医生间的决策差异。
4.临床相关性强的效应量:NNT = 8的发现具有重要的临床意义。这个数字足够小,表明对选定患者人群进行预防性双节段减压具有合理的临床效益。相比之下,许多其他医学干预的NNT远高于此数值,这强调了该研究发现的实际临床价值。
5.全面的长期随访与多维度结局评估:研究不仅追踪了再手术率这一硬性结局指标,还在术后1年的随访期间采集了多个PROMs指标。这种多维度的结局评估为临床医生提供了更全面的患者预后信息,超越了传统的单一指标评估。
启示与思考
1.个体化手术决策的重要性:本研究的一个重要启示是,具有相同一级症状性狭窄的两名患者,如果一名患者的相邻节段狭窄程度轻微,而另一名患者的相邻节段狭窄程度严重,他们可能需要不同的手术策略。这强调了个体化医学在脊柱外科中的核心价值——不能采用“一刀切”的手术方式,而应根据患者特定的影像学特征进行精准决策。
2.定量影像学评估的价值:研究突出了DSCSA这一定量指标在手术决策中的重要价值。相邻节段的DSCSA不仅具有统计学预测价值,更重要的是为临床医生提供了客观的决策参考。医院和诊所应当建立标准化的影像学测量流程,确保DSCSA测量的准确性和可重复性。
3.共享决策制定的框架:虽然该研究提供了DSCSA阈值,但其清晰地表明,单节段与双节段减压之间的选择不仅取决于影像学特征,还需要考虑患者的年龄、合并症、手术耐受能力和个人偏好。对于相邻节段DSCSA在灰色区域(如60-90 mm²)内的患者,医生应与患者进行充分的共享决策讨论,平衡初期手术复杂性增加与后续再手术风险降低的权衡。
总结
在相邻节段狭窄程度相似的患者中,单节段与双节段椎管减压实现了相似的总体再手术率。然而,值得注意的是,双节段减压组在上位相邻节段再手术率方面显示出临床上相关的降低趋势,虽然未达到传统统计学显著性,但这一发现对临床实践具有重要的指导意义。
参考文献
1. Zhang J, Asada T, Colon F, Halayqeh S, Lui ATH, Pezzi A, Tuma OC, Giattino N, Lewis A, Dowdell JE, Iyer S, Qureshi SA. Single-Level versus Two-Level Decompression for Adjacent Segment Spinal Stenosis: A Spinal Canal Area Matched Comparative Study. Spine (Phila Pa 1976). 2025 Oct 16. doi: 10.1097/BRS.0000000000005540. Epub ahead of print. PMID: 41099196.
